大腸がんの症状は?
排便時の出血、排便状況の変化(下痢・便秘などムラがある)や腹満感・腹痛が繰り返し起こり長引くなど多様です。検診で便潜血検査を定期的に受けたり、気になる症状があれば近隣のクリニックに相談することをおすすめします。早期診断が、より良い治療につながります。
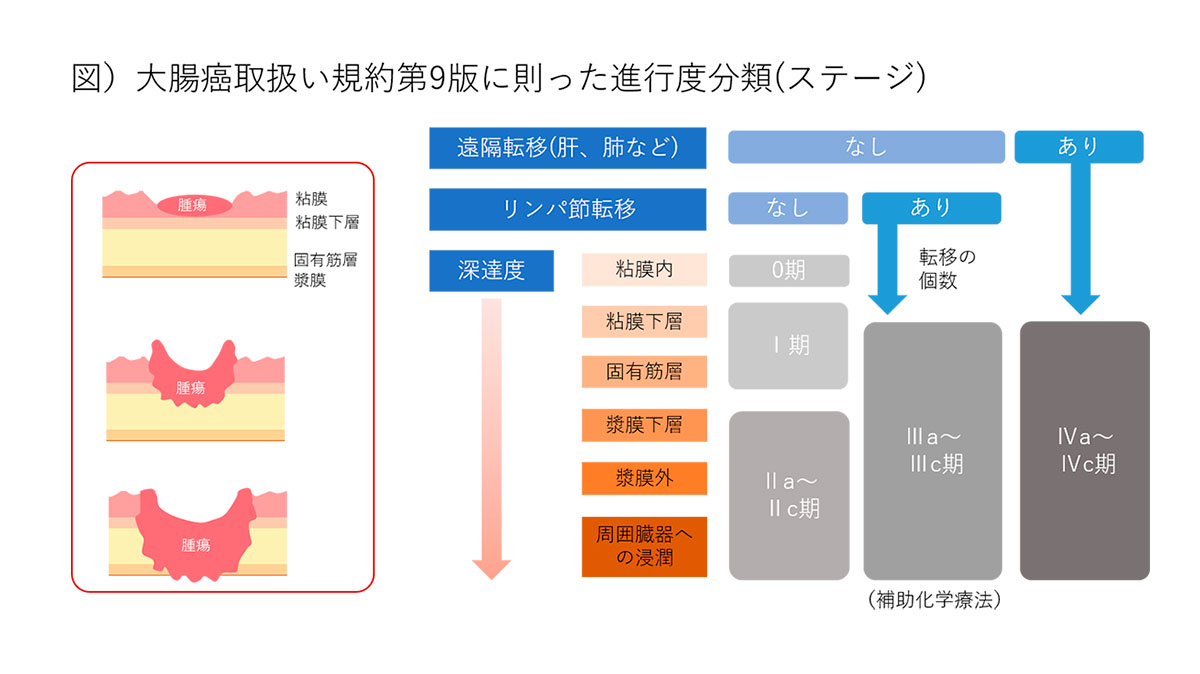
大腸がん進行度の決め方
大きく分けて、①深達度(腸管壁のどの深さまで広がっているか)、②リンパ節転移、③遠隔臓器への転移の有無によって、下図のようにステージが決まります。それに応じて手術、化学療法など、個々の症例に最適な治療方針を計画いたします。
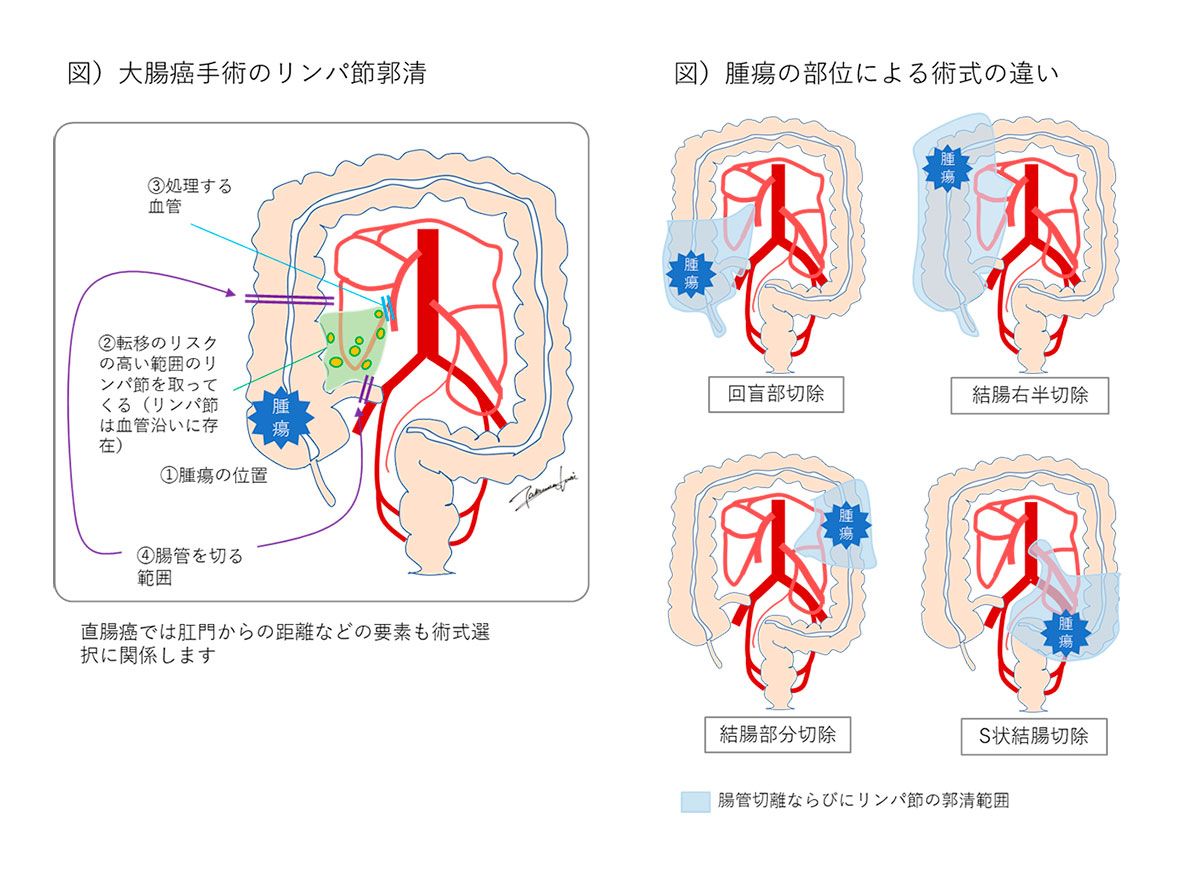
手術の概要
大腸がんの手術では腫瘍を切除するだけでなく、転移の可能性のある所属リンパ節をまとめてすべて摘出(郭清)してくることも重要です。そのため、腫瘍の部位によって下図のような範囲の切除を行います。
術後の生活の注意点は?
基本的には、日常生活に制限はありません。
ただし、腹筋を使う激しい運動は1-2カ月間控えましょう。食事も2-3カ月は、食物繊維の多い食物(例:海藻類、繊維質の多い野菜)や油の多い食事は、避けるのが望ましいでしょう。希望があれば入院中や外来で、栄養士による指導を受けることも可能です。
大学病院ならではの高度かつ安全な集学的治療を提供いたします
豊富な大腸癌治療経験
当施設の大腸がんの手術件数は、大学病院として日本屈指の件数です。エビデンスに基づいた質の高い治療を行っています。
また、外来では月曜から金曜まで大腸の専門医が常時対応いたします。
ぜひご相談ください。
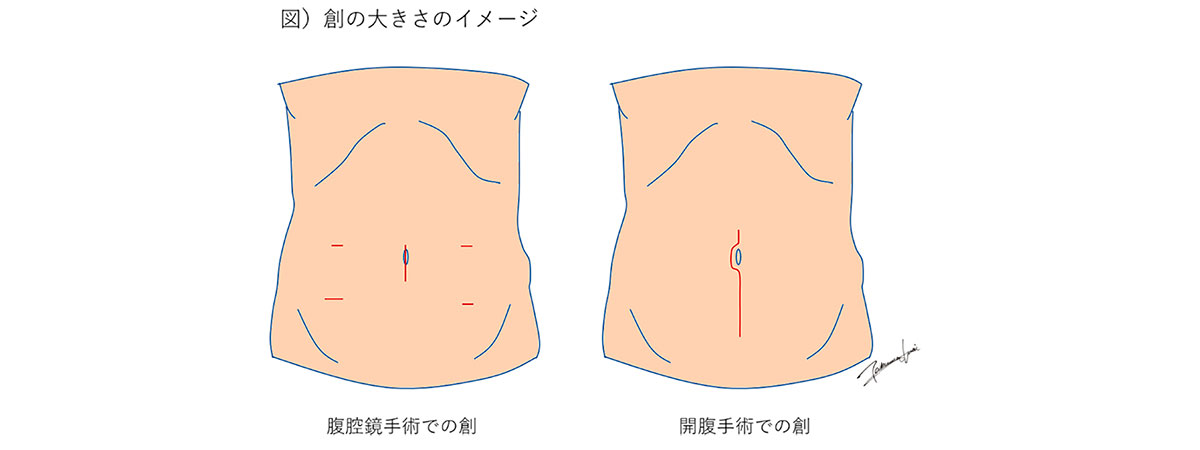
腹腔鏡補助下大腸切除術
術後の疼痛が軽度である、術後の回復や社会復帰が早い、美容的に優れるなどの利点のため腹腔鏡手術を積極的に行っています。
「腹腔鏡下手術」とは、下記の図のように従来のお腹を大きく切る方法(開腹手術)とは違い、臍を含めてお腹に小さい穴を開けて鉗子と呼ばれる専用の機器を用いて手術を行います。何といっても、腹腔鏡がもつ拡大視効果(より近接した精密な画像)を利用することで、繊細で緻密な手術を行うことができます。
極めて大きい腫瘍や周囲へ腫瘍が食い込んでいるような場合、また、過去に手術歴があり癒着が疑われる方、心臓・呼吸器などの合併症がある方など、開腹手術が望ましい場合もあります。
あくまでも合併症を最小限に治療することが優先されますので、腹腔鏡で手術を始めた場合でも、開腹手術に移行する可能性はあります。
当科の下部消化管グループでは、日本内視鏡外科学会認定の「腹腔鏡手術技術認定医」が7名在籍しています。(2025年4月現在)
肛門に近い下部直腸癌に対し、腹腔側ならびに肛門側より2チームで同時に切除を行う経肛門的腹腔鏡下手術(Trananal total mesorectal
excision: taTME)にも取り組んでいます。これも多数の技術認定医が在籍しているからこそ可能な外科治療です。
進行がんでは集学的な治療が必要になります
遠隔転移の切除や周囲臓器の合併切除、放射線照射など他科と連携し、加療の計画をします。
腫瘍により便が通らなくなった閉塞性大腸癌に対しても、大腸ステントなど内視鏡加療を含めた治療の経験が豊富です。
遺伝子検査
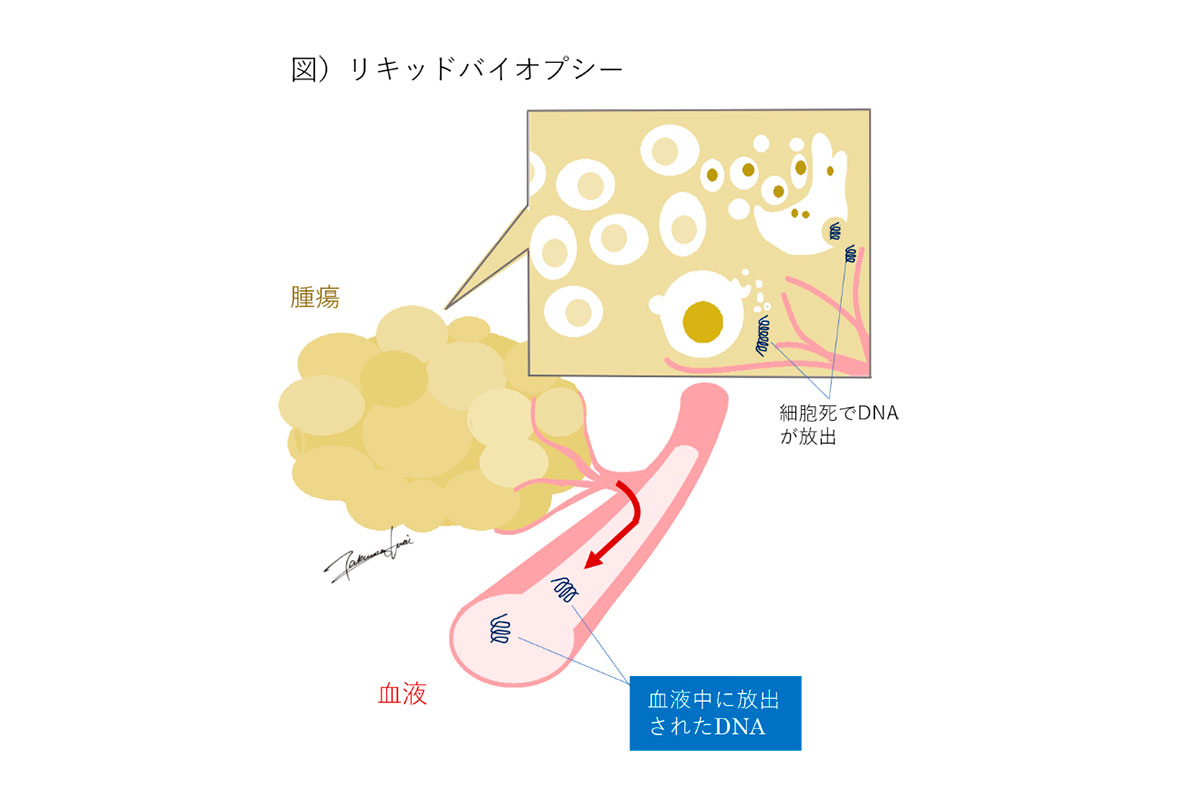
当院はがんゲノム医療連携病院として、がん遺伝子パネル検査を行っております。特に、当科では血液を用いたリキッドバイオプシーを利用した遺伝子検査を臨床に応用する研究に取り組んでおります。
緩和医療に関する地域医療連携のシステム構築
当科OB医師が、在宅でも迅速にサポートする体制にあります。
論文、臨床研究にも力を入れています
私たちは、医療の発展、治療成績の改善のために論文発表を行い、省察を行うことは手術治療と両輪をなす重要なものと考えています。
大腸癌研究会のプロジェクト研究や、他施設との共同研究など臨床研究にも積極的に取り組んでいます。
数多くの英文、邦文論文、学会発表として発信しています。